Если пациент обнаружен в поезде, самолете, на корабле, в аэропорту или на железнодорожной станции, меры, принимаемые медицинским персоналом, одинаковы, даже если организационные меры различны. Важно подчеркнуть, что отделение подозрительного случая от окружающей среды должно начаться сразу же после его обнаружения.
Чума: история, причины, симптомы
Чума — это серьезное инфекционное заболевание, поражающее млекопитающих, в том числе человека. Чума может передаваться при контакте с животными или людьми и без лечения может привести к летальному исходу.
Чума — это заболевание, вызываемое бактерией Yersinia pestis (Y. pestis). Бактерии чумы обычно встречаются в мелких млекопитающих, таких как крысы, и в блохах, которые живут на них. Инфицированные блохи могут передавать бактерии чумы различным млекопитающим, включая человека.
История чумы
Бактерии чумы существуют уже тысячи лет. Когда были исследованы два скелета бронзового века, в их ДНК были обнаружены бактерии чумы. Возраст скелетов составлял около 3800 лет. Исторически бактерия чумы Y. pestis вызывала чуму Юстиниана, Черную смерть и пандемию, вспыхнувшую на юго-западе Китая в 19 веке.
Юстинианская чума
Чума Юстиниана вспыхнула в Турции в VI веке и распространилась в Азии, Африке, Европе и на Ближнем Востоке между 541 и 750 годами нашей эры. Всего за четыре года, между 542 и 546 годами нашей эры, чума при Юстиниане убила около 100 миллионов человек в Азии, Африке и Европе.
Черная смерть
Самая известная чума, «Черная смерть», произошла в Европе в 14 веке. В период с 1347 по 1352 год от чумы умерло не менее трети населения Европы, или около 25 миллионов человек.
В течение следующих 400 лет эпидемии чумы снова и снова вспыхивали в Европе. Две трети населения Неаполя и Генуи умерли от чумы в 1656-1657 годах. Между 1665 и 1666 годами в Лондоне и Вене от чумы умерло около 100 000 человек. В период с 1770 по 1771 год в Москве от чумы умерло более 100 000 человек. В общей сложности «черная смерть» унесла жизни более 50 миллионов человек в Европе.
Вспышка чумы в Китае
Около 1855 года в провинции Юньнань на юго-западе Китая вспыхнула эпидемия чумы. В период с 1910 по 1920 год болезнь распространилась через торговые суда в Индию, Австралию, Японию, Северную и Южную Америку. К 1959 году эпидемия чумы унесла жизни более 15 миллионов человек.
Виды чумы
Существует три типа чумы:
- Бубонная чума: Бубонная чума часто передается через укусы блох. Бактерии атакуют лимфатические узлы — небольшие железы, которые помогают организму бороться с инфекцией. Бактерии чумы вызывают боль и опухание лимфатических узлов. Эти инфицированные лимфатические узлы называются бубонами.
- Пневмоническая чума — самая опасная форма заболевания. Эта форма поражает легкие и может развиться всего за 24 часа. Если не лечить, легочная чума может привести к летальному исходу. Пневмоническая форма чумы может передаваться при контакте с человеком.
- Септическая форма чумы: симптомы септической формы чумы могут проявляться как ранние симптомы чумы или быть следствием нелеченной бубонной формы. При септицемической форме кожные ткани могут почернеть и погибнуть.
В состав медицинской бригады, оказывающей помощь пациенту с легочной или септицемической чумой, должен входить специалист по реанимации.
Что такое чума
Латинское слово, обозначающее эту болезнь, — pestis, что означает «зараза, разрушение, угроза». Слово «чума» пришло из турецкого языка и переводится как «нарыв, прыщ». Чума — это инфекционная болезнь, которая вспыхивает внезапно, и зараженному человеку сразу становится хуже. Без лечения пациент умирает в течение нескольких дней.
В последнее время мы постоянно слышим об опасности, которую представляют вирусы, поэтому у многих людей возникает один вопрос: Является ли чума вирусом или бактерией? Вирус имеет примитивную структуру: ДНК или РНК, заключенные в оболочку. Бактерия — это микроорганизм, который намного сложнее вируса. Хотя вирусы вызывают опасные заболевания, бактериальные инфекции, которые успешно лечатся антибиотиками, представляют большую угрозу для здоровья. С появлением антибиотиков количество смертей увеличилось в десять раз. В отличие от оспы, которая вызывается вирусом, чума — это бактериальная инфекция.
Чума вызывается Yersinia pestis, чумной палочкой, грамотрицательной бактерией. Он передается от некоторых грызунов. Бацилла чумы была обнаружена в 1894 году, когда в Гонконге бушевала эпидемия. Открытие было сделано независимо друг от друга швейцарско-французским бактериологом Александром Йерсеном и японским врачом Китасато Сибасабуро.
Китасато Сибасабуро получил образование в Берлине и проводил исследования по методу Роберта Коха. А. Йерсен был последователем школы Луи Пастера. Именно он доказал, что Yersinia pestis является возбудителем средневековой чумы. До этого времени предполагалось, что болезнь вызывается неизвестной бактерией рода Bacterium или Pasteurella. Род бактерий, к которому принадлежит чумная бацилла, был назван в честь А. Йерсена.
Особенности чумной палочки
Предком чумной бациллы считается Yersinia pseudotuberculosis, которая живет в почве и вызывает незлокачественные желудочно-кишечные заболевания. Ученые провели многочисленные сравнения этих бактерий и обнаружили, что около 10 000 лет назад произошла мутация, в результате которой в бактерии Pseudomonas появились новые гены, позволяющие ей не только проникать в дыхательные пути человека и инфицировать легкие, но и быстро вторгаться и размножаться во всех тканях организма. Так появилась бацилла чумы.
В конце 2-го или начале 3-го тысячелетия до н.э. бактерия снова мутировала, когда возникла бубонная чума. Ученые выделяют три исторических варианта возбудителя чумы:
antiqua — вызвал эпидемию чумы Юстиниана (ок. 541-683 гг. н.э.),
medievalis — вызвал Черную смерть в 14 веке,
orientalis — вызвал Третью пандемию (ок. 1855-1912 гг.), а также современные случаи заражения.
Сегодня известны сотни штаммов чумной бациллы, но все инфицированные люди получают эффективное лечение.
Бацилла чумы может оставаться в мокроте из легких до 10 дней. Он может жить на трупах в течение недель и даже месяцев на различных поверхностях. Он хорошо переносит низкие температуры, но погибает при кипячении в течение нескольких минут. При нагревании до 60 °C он погибает в течение часа. Он легко погибает под воздействием дезинфицирующих средств.
История и современность
Эпидемии чумы стоили жизни миллионам людей. Средневековые города были перенаселены, что многократно увеличивало риск заражения. Это способствовало частому возникновению эпидемий чумы в Европе в XIV-XVIII веках.
Чума существовала всегда, с тех пор как ее возбудитель появился 10 000 лет назад. Многие древние письменные источники сообщают о случаях заболевания бубонной чумой в Древнем Риме. В истории человечества известны три масштабные эпидемии чумы:
Чума Юстиниана — длилась с 541-683 гг. и продолжалась в восьмом веке. Она началась в египетском городе Пелусио (542 год) и быстро распространилась в Константинополь (544 год), где затронула Византию и все страны Средиземноморья, а затем Европу, Англию и Северную Африку. Вспышка произошла во время правления Юстиниана I, который был императором Византии. Чума имела септицемическую и бубонную формы. По оценкам, жертвами стали 100 миллионов человек. Погибла почти половина населения Византии.
Черная смерть — впервые появилась в пустыне Гоби около 1320 года, а затем в районе озера Иссык-Куль в 1338-1339 годах. В последующие годы она поразила Центральную Азию, Золотую Орду и Крым, достигнув Константинополя, а затем Сицилии в 1347 году. Оттуда чума распространилась по всей Европе. Пандемия достигла своего пика между 1346 и 1353 годами, но болезнь периодически бушевала вплоть до восемнадцатого века. Погибло около 200 миллионов человек, а некоторые населенные пункты были разрушены.
Третья пандемия вспыхнула в середине девятнадцатого века (около 1855 года) и закончилась в 1920-х годах. Он зародился в Китае и быстро распространился по всей Юго-Восточной Азии. Двенадцать миллионов человек погибли.
Первая вакцина была разработана в 1896 году российским бактериологом, эпидемиологом и иммунологом Владимиром Хавкиным, который путешествовал из Франции в Мумбаи во время эпидемии.
В 1947 году был открыт терапевтический эффект стрептомицина, и им стали лечить инфицированных людей. Сегодня в мире ежегодно заболевает около 2 500 человек. В настоящее время доступны различные вакцины и антибиотики. Смертность составляет около 5-10 %. Раннее лечение имеет большое значение.
В 1947 году был открыт терапевтический эффект стрептомицина, и им стали лечить инфицированных людей. Сегодня в мире ежегодно заболевает около 2 500 человек. В настоящее время доступны различные вакцины и антибиотики. Смертность составляет около 5-10 %. Раннее лечение имеет большое значение.
Волны смерти
Известны три крупные пандемии чумы. Юстинианова чума, начавшаяся в 541 году нашей эры, за два столетия убила около ста миллионов человек по всему миру и стерла с лица земли половину населения Европы. Черная смерть», вторая волна болезни, бушевала в течение двух десятилетий и унесла жизни примерно ста-двухсот миллионов человек, став самой смертоносной невирусной пандемией в истории человечества. Третья пандемия, которая возникла в Китае и продолжалась почти столетие (с 1855 по 1960 год), унесла жизни более десяти миллионов человек.
Блоха, зараженная чумой
История чумы началась десять тысяч лет назад, когда относительно безобидная для человека почвенная бактерия Yersinia pseudotuberculosis, вызывающая лишь легкие желудочно-кишечные симптомы, развила несколько мутаций, которые позволили ей колонизировать легкие человека. Изменения в гене Pla сделали бактерию очень токсичной: она научилась расщеплять белки в легких и размножалась по всему организму через лимфатическую систему, образуя волдыри. Те же мутации также обеспечивали передачу вируса через капли в воздухе. Как и во многих других случаях, эпидемии были спровоцированы тесным контактом между людьми и дикими животными.
Около четырех тысяч лет назад произошли мутации, в результате которых Yersinia pestis стала очень заразной и могла передаваться блохами грызунам, людям и другим млекопитающим. Кровососущие насекомые паразитировали на млекопитающих и преодолевали большие расстояния вместе с путешественниками. Блохи перевозились вместе с багажом и товарами, поэтому рост торговли стал одной из причин пандемии. Чума Юстиниана зародилась в Центральной Азии, но по торговым путям попала сначала в Африку, а оттуда в византийский Константинополь, густонаселенный город и мировой центр первого тысячелетия н.э. Бубонная чума и септицемическая форма болезни на пике своего развития убивали до пяти тысяч человек в день.

Черная смерть была вызвана другим штаммом чумной бациллы, который не является прямым потомком возбудителя чумы Юстиниана. Считается, что одним из факторов, вызвавших пандемию, были монгольские нашествия в тринадцатом веке, которые привели к упадку торговли и сельского хозяйства, за которым последовал голод. Изменение климата также сыграло свою роль, поскольку длительная засуха привела к массовой миграции грызунов, в том числе сурков, вблизи населенных пунктов. Скученность животных вызывала эпизоотии, аналогичные эпидемиям в животноводстве.
Поскольку мясо сурка считалось деликатесом, распространение болезни на людей было лишь вопросом времени.
Чума сначала вспыхнула в Азии, на Ближнем Востоке и в Африке, а затем через торговые суда попала в Европу, где, по оценкам, погибло 34 миллиона человек.
Третья пандемия началась со вспышки бубонной чумы в Китае в 1855 году и распространилась на все континенты, кроме Антарктиды. Природная вспышка произошла в провинции Юньнань, которая остается эпидемиологической угрозой. Во второй половине 19 века китайцы начали селиться в регионе, чтобы интенсифицировать добычу полезных ископаемых, на которые был большой спрос. Однако это привело к тесному контакту человека с желтыми крысами, в которых водились блохи, зараженные чумой. Рост городского населения и появление перегруженных транспортных путей подготовили почву для бубонной чумы. Из Гонконга чума попала в Британскую Индию, где от нее умер один миллион человек, а в последующие тридцать лет — 12,5 миллиона.
Опасные предрассудки
Как и в случае с другими пандемиями, распространению чумы способствовали распространенные в то время неверные представления о природе инфекционных заболеваний. Средневековые врачи считали античных мыслителей Гиппократа и Аристотеля авторитетами, и тщательное изучение их трудов было обязательным для тех, кто хотел связать свою жизнь с медициной.
Согласно принципам Гиппократа, болезни вызываются природными факторами и образом жизни человека. В его время такое мышление было в целом прогрессивным, поскольку до Гиппократа болезни, как правило, считались результатом вмешательства сверхъестественных сил. Однако древнегреческий врач имел мало знаний в области анатомии и физиологии человека и поэтому считал, что пациент может выздороветь только при правильном уходе, чтобы организм мог сам справиться с болезнью.
Университетские врачи Средневековья имели наименьший опыт в лечении болезней, но пользовались высоким престижем и авторитетом. Они имели слабое представление об анатомии и считали хирургию грязной профессией. Религиозные власти были против трупной анатомии, поэтому в Европе было очень мало университетов, которые занимались изучением строения человеческого тела. Основным медицинским принципом была теория жидкости, согласно которой здоровье человека зависит от баланса четырех жидкостей — крови, лимфы, желтой желчи и черной желчи.

Картина «Триумф смерти» Питера Брейгеля Старшего.
Большинство средневековых врачей верили в принцип, установленный Аристотелем, согласно которому чума вызывается миазмами — парами, которые делают воздух «плохим». Одни считали, что миазмы вызываются неблагоприятным положением небесных тел, другие винили землетрясения, ветер с болот и неприятный запах навоза и разлагающихся трупов. В медицинском трактате 1365 года говорится, что чуму невозможно вылечить без знания гуморальной теории и астрологии, которые очень важны для целителя.
Все профилактические меры против чумы сводились к устранению ядовитого воздуха, который якобы поступал с юга. Врачи рекомендовали строить дома с окнами, выходящими на север. Прибрежных районов также следовало избегать, поскольку медицинские власти не преминули заметить, что эпидемии чумы вспыхивают в портовых городах. Им и в голову не приходило, что болезнь передается через торговые пути, а не через морской воздух. Чтобы не заразиться чумой, нужно было задерживать дыхание, дышать через ткань или сжигать ароматические травы. Против болезни использовались духи, драгоценные камни и металлы, такие как золото.
Считалось, что в волдырях содержится чумной яд, который необходимо уничтожить. Их прокалывали, прижигали и наносили мазь, чтобы поглотить яд, но при этом выделялись бактерии, которые могли заразить других. Несмотря на то, что врачи предприняли все меры защиты, которые они считали необходимыми, многие из них умерли. Другие, поняв, что их лечение неэффективно, последовали их совету и покинули города, хотя чума настигала их вдали от очагов заболевания. Хотя чума продемонстрировала полное бессилие средневековой медицины, прошло совсем немного времени, прежде чем врачи преодолели свою зависимость от старых авторитетов и обратились к собственным наблюдениям и опыту.

Новая эра
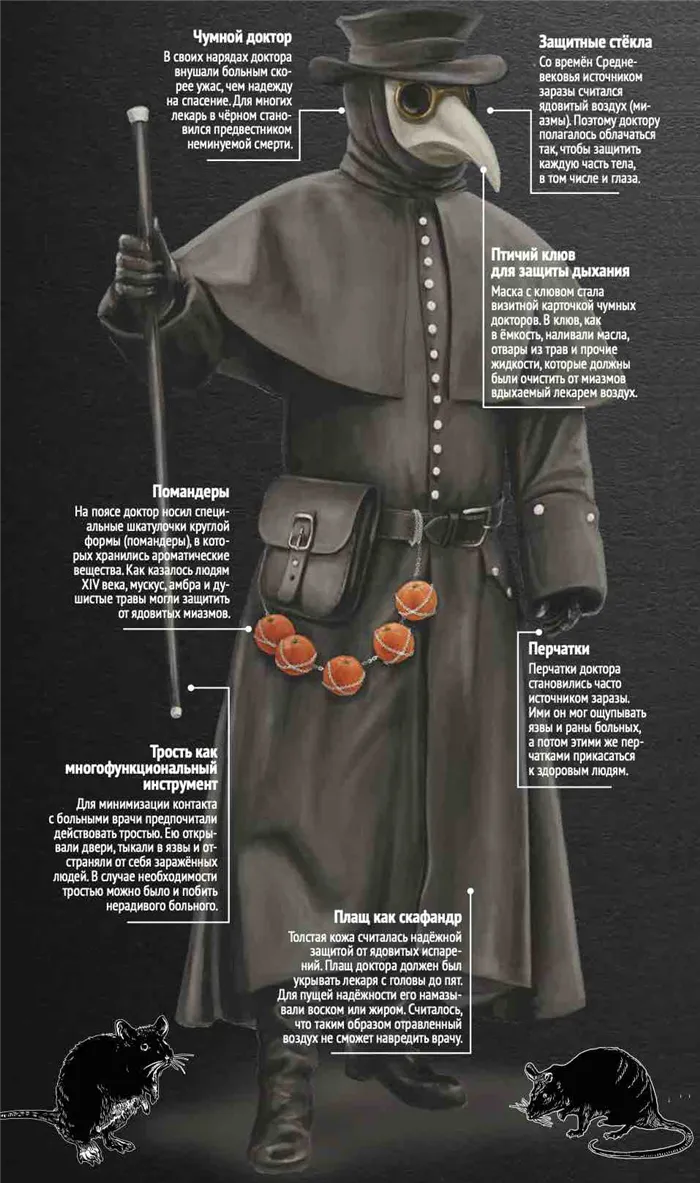
Одним из немногих эффективных методов (хотя и с переменным успехом) был карантин, несмотря на постоянные протесты свободолюбивых горожан и купцов. В Венеции вход судов в порт задерживался на 40 дней (слово «карантин» происходит от итальянского «quaranta giorni», «сорок дней»). Аналогичная мера была введена для людей, прибывающих из районов, зараженных чумой. Муниципалитеты стали нанимать врачей — чумных докторов — специально для лечения этой болезни, которые затем также помещались в карантин.
Поскольку многие ведущие теоретики умерли в результате пандемии, отрасль была открыта для новых идей. Университетская медицина потерпела крах, и люди все чаще обращались к профессионалам. С развитием хирургии все больше внимания уделялось непосредственному изучению человеческого тела. Медицинские трактаты переводились с латыни на языки, доступные широкой аудитории, что способствовало пересмотру и дальнейшему развитию идей.
Фактическая причина чумы, Yersinia pestis, была обнаружена только через несколько столетий после Черной смерти. Этому также способствовало распространение новаторских идей Луи Пастера, который в 19 веке открыл причины многочисленных заболеваний. Пастер, пионер микробиологии, смог доказать, что инфекционные заболевания вызываются микроорганизмами, а не миазмами и дисбалансами, как продолжали считать его современники, включая его учителя и коллегу Клода Бернара. Пастер разработал лекарства от сибирской язвы, холеры и бешенства и основал Институт Пастера, который впоследствии стал центром по борьбе с опасными инфекциями.
При современных методах лечения смертность при бубонной чуме составляет менее 5-10%, а при других формах процент излечения довольно высок, если лечение начато на ранней стадии. В некоторых случаях может наблюдаться септицемическая форма заболевания, которая плохо поддается диагностике и лечению в естественных условиях («вспышечная чума»).
Симптоматика
Паховая форма чумы характеризуется появлением сильно болезненных образований, обычно в паховых лимфатических узлах с одной стороны. Инкубационный период составляет 2-6 дней (редко 1-12 дней). В течение нескольких дней агрегат увеличивается, а кожа над ним может стать гиперемированной. В то же время увеличиваются и другие группы лимфатических узлов — вторичные волдыри. Первичные лимфатические узлы размягчаются и перфорируются с гнойным или геморрагическим содержимым, а микроскопическое исследование выявляет большое количество грамотрицательных биполярных палочек. Если антибиотикотерапия не проводится, вскрываются нагноившиеся лимфатические узлы. Впоследствии свищи постепенно заживают. Тяжесть состояния больного постепенно нарастает с 4-5-го дня, температура может быть повышенной, иногда высокая температура возникает сразу, но вначале состояние больного часто остается в целом удовлетворительным. Это объясняет тот факт, что человек, зараженный бубонной чумой, может перелететь из одной части света в другую, считая себя здоровым.
Однако бубонная чума может генерализоваться в любое время и перейти во вторичную септицемическую или вторичную легочную форму. В этих случаях состояние пациента быстро становится очень тяжелым. Симптомы отравления усиливаются со временем. После сильной простуды температура повышается до лихорадки. Имеются все признаки сепсиса: мышечные боли, сильная слабость, головная боль, головокружение, запоры и даже потеря сознания, иногда беспокойство (пациент мечется в постели), бессонница. По мере прогрессирования пневмонии нарастает цианоз, появляется кашель с кровавой, пенистой мокротой, содержащей большое количество чумных бацилл. Эта мокрота становится источником инфекции от человека к человеку и приводит к развитию современной первичной легочной чумы.
Септическая и легочная формы чумы протекают, как при любом тяжелом сепсисе, с синдромом диффузного внутрисосудистого свертывания крови: мелкие кожные кровоизлияния, возможно желудочно-кишечные кровотечения (рвота кровавыми массами, мелена), тяжелая тахикардия, быстрое падение артериального давления, требующее коррекции (допамин). Слуховая картина двусторонней очаговой пневмонии.
Клиническая картина
Клиническая картина первичной септической или первичной легочной формы принципиально не отличается от вторичных форм, но первичные формы часто имеют более короткий инкубационный период — до нескольких часов.
Диагноз
В этом контексте эпидемиологический анамнез играет решающую роль в диагностике. Поступление пациента из эндемичной по чуме зоны (Вьетнам, Бирма, Боливия, Эквадор, Туркменистан, Каракалпакия и т.д.) является важным фактором в диагностике чумы. ) или из противочумного центра с симптомами описанной выше бубонной формы или с симптомами тяжелой пневмонии, с кровотечением и кровянистой слизью, с выраженной лимфаденопатией является достаточным основанием для того, чтобы врач первого контакта принял все меры для сужения круга подозреваемых в чуме и постановки точного диагноза. Следует подчеркнуть, что вероятность того, что персонал, контактировавший с больным чумой, который кашлял в течение некоторого времени, заболеет, очень мала при соблюдении современных фармацевтических мер предосторожности. До настоящего времени не было зарегистрировано ни одного случая первичной легочной чумы (т.е. передачи от человека к человеку) среди медицинских работников. Окончательный диагноз должен быть поставлен с помощью бактериологического исследования. Материалом служит пункция гнойного лимфатического узла, мокрота, кровь пациента, свищи и язвы.
Лечение
В Средние века чума была практически неизлечима, и меры борьбы с ней в основном сводились к искоренению или прижиганию. Никто не знал истинной причины болезни, и поэтому никто не знал, как ее вылечить. Врачи пробовали самые странные методы лечения. Один из них представлял собой смесь 10-летнего сиропа, рубленых змей, вина и 60 других ингредиентов. Другой метод требует, чтобы пациент спал попеременно на левом, а затем на правом боку. С XIII века предпринимались попытки сдерживать эпидемии чумы с помощью карантина.
Первая вакцина против чумы была разработана Владимиром Хавкиным в начале двадцатого века.
Сегодня лечение больных чумой ограничивается применением антибиотиков, сульфаниламидов и противочумной сыворотки. Профилактика возможной вспышки заболевания заключается в проведении специальных карантинных мероприятий в портовых городах, вывозе всех судов, совершающих международные рейсы, создании специальных учреждений по борьбе с чумой в степных районах, где водятся грызуны, а также в выявлении эпидемий чумы у грызунов и борьбе с ними. Вспышки заболевания продолжают происходить в некоторых странах Азии, Африки и Южной Америки.
Противочумные санитарные мероприятия в РФ
При подозрении на заболевание следует немедленно уведомить местный орган здравоохранения и контроля заболеваний. Врач, подозреваемый в заражении, заполняет уведомление, а главный врач учреждения, где находится пациент, обеспечивает его передачу.
Пациента немедленно госпитализируют в инфекционное отделение. Врач или медсестра, ответственная за медицинское учреждение, при обнаружении пациента или подозрения на заболевание должна прекратить прием дальнейших пациентов и запретить вход и выход из медицинского учреждения. Оставаясь в помещении, он/она должен/должна в понятной форме сообщить старшему медицинскому работнику о личности пациента и попросить противочумные костюмы и дезинфицирующие средства.
Если поступил пациент с заболеванием легких, медперсонал должен обработать слизистые оболочки глаз, рта и носа раствором стрептомицина, прежде чем надеть полный защитный костюм от чумы. Если кашля нет, может быть достаточно обработать руки дезинфицирующим средством. После принятия мер по отделению больного от здоровых лиц в поликлинике или на дому составляется список лиц, имевших контакт с больным, с указанием их имени, возраста, места работы, профессии и домашнего адреса.
До прибытия консультанта из центра контроля заболеваний медицинский работник остается в зараженном районе. Решение об изоляции принимается в каждом конкретном случае. Консультант берет материал для бактериологического исследования, после чего может быть начато специфическое лечение антибиотиками.
Если пациент обнаружен в поезде, самолете, на корабле, в аэропорту или на железнодорожной станции, меры, принимаемые медицинским персоналом, одинаковы, даже если организационные меры различны. Важно подчеркнуть, что отделение подозрительного случая от окружающей среды должно начаться сразу же после его обнаружения.
Главный врач учреждения, получив сообщение о выявлении больного с подозрением на чуму, принимает меры по недопущению сообщения между отделениями больницы и этажами поликлиники и запрещению выхода из здания, где выявлен больной. В то же время он заботится об отправке срочного сообщения в вышестоящие инстанции и в центр по борьбе с чумой. Форма информации может быть выбрана произвольно и должна содержать следующие данные: Фамилия, имя, отчество, возраст, место жительства, профессия и место работы, дата выявления, время начала заболевания, объективные данные, предварительный диагноз, первоначальные меры по сдерживанию эпидемии, место и фамилия врача, выявившего заболевание. Одновременно с информацией надзорный орган просит совета и необходимой помощи.
Однако в некоторых случаях целесообразнее госпитализировать пациента в больницу того населенного пункта, где он проходил лечение в момент подозрения на чуму, до установления окончательного диагноза. Лечение неразрывно связано с профилактикой инфекции со стороны персонала, который должен немедленно надеть трехслойные марлевые маски, бахилы, двухслойную марлевую салфетку на волосы и защитные очки, чтобы мокрота не попала на слизистые оболочки глаз. Согласно правилам Российской Федерации, персонал должен носить противоэпидемический костюм или аналогичные специальные средства защиты от инфекции. Все сотрудники, контактировавшие с пациентами, задержаны для дальнейшего лечения. Специальная палата должна изолировать отделение, в котором находится пациент, и персонал, лечащий пациента, от контакта с другими лицами. Изолированный отсек включает в себя туалет и процедурную комнату. Все сотрудники получают немедленное профилактическое лечение антибиотиками, которое продолжается в течение тех дней, когда они остаются в изоляторе.
В то время считалось, что причиной всех болезней являются «заразные начала», живущие в окружающей среде. Это продукты гниения, содержащиеся в почве, воде, отходах и т.д.
Немного о Pla
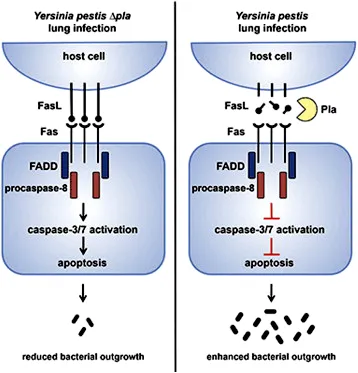
Рисунок 1. Механизм предотвращения апоптоза протеазой Pla Y. pestis. Слева — нормальная сигнализация Fas во время инактивации Pla, справа — подавление апоптоза «функционирующей» протеазой. FasL — трансмембранный белок, локализованный на поверхности лимфоцитов; Fas — рецептор для FasL; Pla — протеаза, встроенная в наружную мембрану бактериальной клетки. Рисунок из [7].
Почему же протеаза Pla является одним из факторов инфекционности, т.е. как именно она помогла чумной палочке, уже имеющей богатый арсенал приспособлений, процветать в организме млекопитающих и передаваться блохами? Одна из задач Pla — активировать плазминоген: Образующийся плазмин растворяет фибриновые сгустки, что важно, например, для распространения бактерии из мочевых пузырей в организм.
Развитие первичной инфекции легких недавно было связано с механизмом, включающим инактивацию апоптотической сигнальной молекулы, называемой Fas лиганд (FasL). Роль FasL в клетке определяется его способностью запускать процесс апоптоза. Этот белок, проникающий через мембрану активированных цитотоксических Т-лимфоцитов и респираторных эпителиальных клеток, имеет внеклеточный домен, который связывается с рецептором FasR на поверхности других клеток (в основном лимфоцитов, но также гепатоцитов, раковых клеток и некоторых других), запуская апоптоз через активацию протеаз каспазы-8 и каспазы-3/7. Это поддерживает гомеостаз иммунных клеток, предотвращает аутоиммунные процессы и уничтожает клетки, экспрессирующие чужеродные антигены.
Протеаза Pla катализирует расщепление в различных местах «функциональной» области FasL и таким образом инактивирует этот белок — как мембранную, так и растворимую форму. Таким образом, Pla подавляет апоптоз и связанные с ним воспалительные реакции, необходимые для полноценного иммунного ответа, что способствует выживанию патогена в организме хозяина (рис. 1) [7].
Эксперименты на мышах показали следующее: Бактерии с нормальной протеазой Pla способствовали снижению FasL, что привело к быстрой колонизации легких, в то время как иерсинии с инактивированной Pla размножались медленнее. По мнению ученых, описанный механизм подавления иммунного ответа может быть использован и другими патогенами, особенно теми, которые вызывают инфекции дыхательных путей. Это, в свою очередь, открывает новые перспективы в борьбе с такими заболеваниями: Например, можно рассмотреть возможность разработки ингибиторов Pla или введения дополнительных молекул FasL [7].
«Такси до дома»
Основным переносчиком Y. pestis от грызунов к человеку является блоха (рис. 2), и это вынужденная «пассажирская доставка» для насекомого, цена которой — жизнь «переносчика».

Рисунок 2: Блоха прикрепляется к шерсти крысы. Фотография, сделанная с помощью электронного микроскопа, с прикрепленным пятном. Рисунок с сайта science.nationalgeographic.com.
Блохи — прожорливые пожиратели крови. Кормление может длиться от минуты до нескольких часов; некоторые виды умудряются заполнить свой желудок до отказа — настолько, что даже не успевают переварить свою кровавую пищу. Возможно, этот факт сыграл жестокую игру с насекомыми, но он очень полезен для Y. pestis.
Бацилла чумы попадает в организм блохи при ее поедании и накапливается в культуре, где начинает интенсивно размножаться. Бактерии образуют своего рода биопленку — многослойное скопление клеток, заключенных в матрицу из экзополисахаридов. Это явление даже назвали «чумным блоком». Поэтому, когда блоха ест, кровь не попадает в желудок — насекомое чувствует себя голодным и чаще выходит на «охоту». Зараженные блохи живут недолго (что вполне объяснимо, ведь без пищи они далеко не уходят), но за это время они успевают заразить около 15 животных, включая человека.
Это происходит следующим образом. Поскольку кровь не может преодолеть биопленку, она скапливается в пищеводе и посевах. Когда блоха кусает свою жертву, новой порции пищи некуда деваться, и часть предыдущей пищи насекомого попадает в рану вместе с некоторыми бактериями Y. pestis. Крошечному насекомому требуется всего час, чтобы «обойти» несчастный организм и через кровоток попасть в селезенку, печень и легкие. Инкубационный период (время от момента заражения до первых клинических проявлений) составляет от нескольких часов до 12 дней (8). Передача патогенов* показана на рисунке 3.
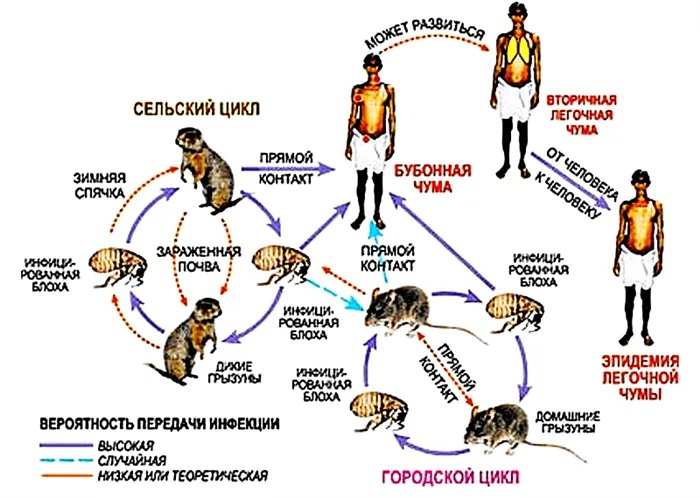
Рисунок 3: Схематическое изображение передачи возбудителя гнойничковой инфекции от грызунов к человеку. Изображение с сайта www.nkj.ru.
* — К сожалению, человек может соперничать с блохами по сложности механизмов передачи инфекции. Последняя крупная вспышка чумы произошла на Дальнем Востоке в 1910-1911 годах, но локальные вспышки все еще случаются — таким образом, чума не была искоренена окончательно; другой факт заключается в том, что антибиотики сегодня доступны практически везде. Но как ликвидировались вспышки до «эры антибиотиков»? Замечательную историю борьбы с чумой в советском Гадруте (1930 год) рассказал блестящий вирусолог и врач Лев Зильбер в своих мемуарах «ОПЕРАЦИЯ РУДЕ». » [9]. Это медицинский триллер (и даже немного шпионский — из-за особого отношения «партии и правительства» к подобным событиям), который одновременно увлекателен и трагичен и заставляет задуматься о понятии «врач», особенностях того времени и самоотверженной работе, несмотря ни на что (жестокость населения, жестокость правительства и т.д.). Затем была обнаружена причина эпидемии. О, какие блохи! Мы настоятельно рекомендуем прочитать его — прим. ред.
«Верю, не верю»
Вокруг Y. pestis существует множество слухов и мифов. Например, бактерию обвинили в Афинской чуме, эпидемии, поразившей древние Афины во второй год Пелопоннесской войны. Приток беженцев в греческий город привел к перенаселению и скученности, что, несомненно, способствовало антисанитарии: заниматься гигиеной было некогда, так как основные усилия были направлены на достижение военного превосходства над врагом. В этих условиях развилась «эпидемия чумы», которую греки считали божественной карой за всеобщее проклятие Алкмены. Однако современные исследования доказывают, что Y. pestis не был причастен к эпидемии в Древней Греции. С помощью молекулярно-генетического анализа было установлено, что в зубах*, найденных в могилах жертв афинской эпидемии, не было ДНК чумной палочки, но была ДНК бактерии Salmonella typhi, возбудителя брюшного тифа [10].
Другой спор касается «помощников» в распространении Y. pestis. Заболевание передается блохами, а блохи — грызунами. Европейские крысы (рис. 4), которые когда-то были заражены чумой, считались резервуаром инфекции в течение нескольких столетий, но сейчас это оспаривается норвежскими учеными. Нильс Кристиан Стенсет из Университета Осло объясняет, что вспышки чумы должны быть связаны с погодными колебаниями: Особенно жаркие и влажные весенние и летние периоды характеризуются быстрым ростом растений и обилием пищи; в такие годы значительно увеличивается количество грызунов, поэтому чума распространяется быстрее. Изучение старых записей об изменениях климата в Европе и Азии во время пандемий показало, что начало эпидемий в Европе совпадало с благоприятными природными условиями, но только в Азии и с постоянной задержкой примерно на 15 лет. Это позволило сделать вывод, что бацилла чумы не таилась в европейских крысах на протяжении многих веков, а была неоднократно завезена торговцами из Азии. Однако эта гипотеза все еще нуждается в строгом научном подтверждении; Стенсет планирует провести генетический анализ останков жертв европейских эпидемий чумы и сравнить геномы возбудителей [12].

Рисунок 4. Крысы (Rattus norvegicus) являются переносчиками блох и, соответственно, бацилл чумы. Рисунок из [12].
В то время считалось, что причиной всех болезней являются «заразные начала», живущие в окружающей среде. Это продукты гниения, содержащиеся в почве, воде, отходах и т.д.
Предрассудки и антисанитария
Сегодня мы знаем, что основным переносчиком инфекции были чумные блохи и их специальное «транспортное средство», с помощью которого они проникали в дома людей — крысы. Но люди Средневековья, по крайней мере, «прогрессивная» их часть, видели источник инфекции в плохом воздухе — миазме.
Остальные жители, охваченные многочисленными предрассудками и религиозным фанатизмом, обвиняли коварных врагов христианства или безропотно принимали чуму как «Божью кару». Естественно, в еврейских кварталах происходили погромы. А там, где их не было, происходили массовые убийства всех, кто ходил в церковь нерегулярно или просто выглядел подозрительно. В том числе убивали людей с церебральным параличом (из-за их странных движений и походки).
Другим бедствием было ужасное осушение средневековых городов. Сточные воды текли на улицы, руки не мыли, а одежду стирали только в крайнем случае. Учитывая зловоние в городах, даже образованные люди считали само собой разумеющимся, что причиной болезней является грязный воздух.
Эпидемия вызвала вспышку религиозного фанатизма. Появились различные разноцветные секты. Флагелланты, например, верили, что спасение может быть достигнуто через самоистязание. Другие фанатики, бианки (белые люди), надеялись защитить себя от инфекции, нося белую одежду. Самым необычным движением была хореомания (одержимость танцами). Сотни, а иногда и тысячи людей собирались в огромные толпы, чтобы танцевать дикие танцы до изнеможения. Это уже была настоящая массовая одержимость. Однако люди пытались спастись от болезни, отчаянно танцуя.
Основной причиной высокой смертности была страшная перенаселенность средневековых городов. В условиях скученности, часто усугубляемой притоком беженцев из соседних районов, болезнь распространялась гораздо быстрее. Особенно когда горожане каждый день стекались в церкви, чтобы молить о спасении.
Пик, рецидив и спад
В 1349 году чума распространилась по Скандинавии, Германии, Австрии и Венгрии. Согласно легенде, в Норвегии вспыхнула эпидемия после того, как английский торговый корабль выбросило на берег с трупами. Весь экипаж погиб во время плавания. Местные жители охотно разграбили груз. И с этим они начали распространять болезнь по всей стране.
Относительное расстояние не спасло российские территории даже от чумы. На самом деле, это произошло со значительной задержкой. Чума достигла Пскова только в 1352 году, а через год распространилась на Москву и другие города. Среди его жертв был великий князь Симеон Гордый.
С начала 1350-х годов чума начала отступать. Это был процесс «естественного отбора», а не медицинские и карантинные меры. Высокая смертность привела к тому, что многие города и целые регионы опустели. Предполагается, что именно чума стала причиной полного исчезновения европейского населения в Гренландии.

Сегодня, по оценкам, население Европы сократилось примерно наполовину. И чума отнюдь не исчезла. В 1361 году, например, Англию охватила вторая волна чумы. Каждый пятый человек, переживший первую вспышку, умер. Только в конце 14 века чума исчезла. Но, к сожалению, не навсегда.
Окончание чумы рассматривалось как величайшее божественное спасение. По всей Европе в память об этом событии были воздвигнуты десятки монументальных стел. Самый известный из них находится в Вене.