Эти невусы должны осматриваться врачом не реже одного раза в год и немедленно, если они меняют цвет, форму, размер, травмируются или кровоточат. Однако лучше и безопаснее всего удалить родинку, тем более что это можно сделать быстро и безболезненно.
Невус
Невус (меланоцитарное пятно, меланоцитарный невус, меланоцитарный невус) — это доброкачественное новообразование, которое в большинстве случаев является врожденным дефектом кожи.
На ограниченном участке есть особые клетки, называемые небоцитами, которые содержат большое количество пигмента меланина.
Небоциты — это аномально измененные меланоциты, клетки, которые в норме синтезируют меланин и придают коже цвет. Невус — это синоним меланхроматического невуса. Слова «родинка» и «невус» также идентичны (сам термин происходит от латинского слова nevus, означающего «олива»).
За лечение и профилактику невусов отвечает дерматолог.
Виды невусов:
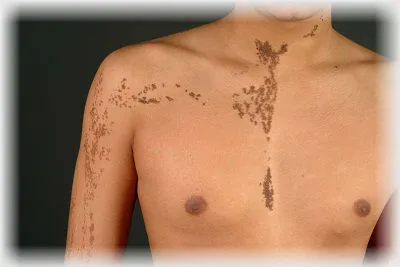
Меланоцитарные невусы бывают разных форм, цветов и размеров. На сегодняшний день среди врачей нет единого мнения о том, какой тип опухоли следует называть «невусом».
Поэтому невусом иногда называют доброкачественную опухоль кожи, не содержащую пигмента меланина: Гемангиомы — это сосудистые опухоли.
Особенно часто встречается «клубничный невус» — красная гемангиома, которая появляется у большинства новорожденных и исчезает в течение первого года жизни.
Многие врачи также используют термин «сосудистый невус».
Сальные невусы — встречаются в большинстве случаев на голове, также не содержат меланина. Такой невус называется сальным невусом.
Иногда невусы у детей также называют тератомами (гамартомами), которые по сути являются врожденными опухолями, состоящими не только из кожи, но и из всех других тканей.
Анемический невус — это разновидность сосудистого невуса. Это участок кожи, который имеет неразвитые кровеносные сосуды и поэтому имеет более светлый цвет.
Истинный меланоцитарный невус — это образование, которое развивается из измененных меланоцитарных клеток, называемых невоцитами.
Различают следующие типы невусов:
Маргинальный невус немеланома — это простое пятно, которое не выступает в кожу или выступает немного над поверхностью кожи. Маргинальный невус имеет четкие контуры и коричневый цвет. Они могут отличаться по размеру и возникать на разных частях тела. В этом типе меланоцитарного невуса группа меланоцитарных клеток расположена между верхним (эпидермис) и средним (дерма) слоями кожи, это место называется внутриэпидермальным невусом.
Внутридермальный невус является наиболее распространенной формой меланоидного невуса. Он называется так потому, что скопление пигментных клеток находится в среднем слое кожи — дерме.
Меланхроматозный сложный невус кожи. Этот тип невуса имеет вид оливы: он доминирует над кожей и может иметь цвет от светло-коричневого до почти черного. На нем часто появляются жесткие волоски. Смешанный невус имеет гладкую поверхность и может возникнуть на любом участке тела.
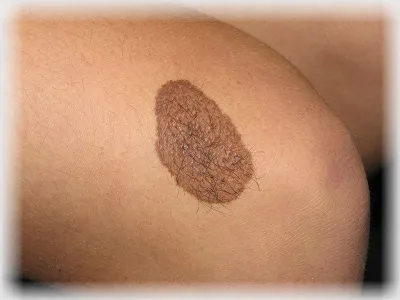
Внутридермальный невус. Он также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, неправильную поверхность. Он почти всегда обнаруживается на голове или шее и очень редко на туловище. В большинстве случаев внутридермальные невусы появляются в возрасте от 10 до 30 лет.
Со временем он каким-то образом отделяется от кожи и сидит на тонкой ножке. Затем он часто перерастает в папилломатозный невус (бородавчатый невус). Образуются многочисленные бугорки, складки и трещины, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут накапливаться патогенные организмы, которые затем приводят к инфекционным процессам.
Голубой невус имеет характерный цвет, потому что он связан с отложениями меланина под кожей. Голубые родинки характерны, в частности, для азиатских народностей. Она слегка приподнята над кожей, на ощупь плотная, ее поверхность всегда гладкая и не образует волосков. Голубой невус имеет небольшие размеры, обычно не более пяти миллиметров.
Причины возникновения:
Многие исследователи склонны считать, что все угри, даже те, которые появляются с возрастом, являются врожденными аномалиями кожи.
Аномалии, которые приводят к образованию этой доброкачественной опухоли, зарождаются еще во внутриутробном состоянии организма. До сих пор не все врожденные причины диспластических невусов были изучены.
Наиболее важными факторами являются:
Колебания уровня половых гормонов в организме беременной женщины:
- Прогестины и эстрогены.
- Инфекции мочевыводящих путей у беременных женщин. Воздействие на организм беременной женщины вредных факторов: токсических веществ, радиации.
- Генетические нарушения. Под воздействием всех этих факторов нарушается развитие меланобластов — клеток, из которых впоследствии образуются меланоциты. В результате меланобласты накапливаются в определенных участках кожи и развиваются в невусы.
Небоциты отличаются от нормальных меланоцитов двумя признаками:
- Они не имеют наростов, через которые пигмент может распространяться на другие клетки кожи,
- Диспластические невусы менее способны следовать общим регуляторным системам организма, но, в отличие от раковых клеток, они не полностью утратили эту способность.
- Гормональные изменения в организме. Особенно ярко это проявляется в период полового созревания, когда на теле появляется большинство невусов.
- Воздействие ультрафиолетовых лучей на кожу. Частые солнечные ванны и солярии способствуют появлению прыщей.
- Беременность. Как упоминалось ранее, это связано с колебаниями уровня половых гормонов у женщин.
- Менопауза.
- Использование противозачаточных средств.
- Воспалительные и аллергические заболевания кожи (акне, дерматит, различные высыпания).
Внутридермальный невус. Он также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, неправильную поверхность. Он почти всегда обнаруживается на голове или шее и очень редко на туловище. В большинстве случаев внутридермальные невусы появляются в возрасте от 10 до 30 лет.
Чем может угрожать родинка?
Рост гипертрофированных меланоцитов вызывает самую агрессивную форму злокачественной опухоли — меланому. Он может возникать на коже и слизистых оболочках. Очень часто страдают молодые люди.

Основные факторы риска:
- Наследственная предрасположенность,
- Механические травматические повреждения,
- Солнечный ожог,
- Размер меланхроматического пятна (6 мм или более).
Меланома может развиться сама по себе, но наличие, количество и расположение невусов повышают эту вероятность.
Какие родинки опасны, а какие не должны вас беспокоить?
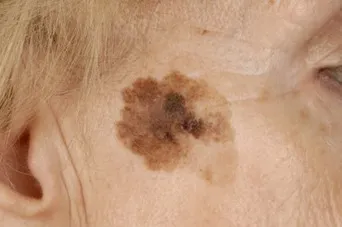
Невус может быть плоским или изогнутым, как горошина. Цвет зависит от содержания меланина — чем его больше, тем темнее. Иногда пигмент отсутствует, и тогда узел имеет белый или розовый цвет. Невусы светлого цвета, расположенные глубоко в коже, снаружи выглядят голубоватыми.
Невус, имеющий признаки изменения — размытые контуры, пятнистость, неравномерный цвет и неправильную форму — называется атипичным. Что касается вопроса о том, какие родинки опасны, то необходимо следить за несколькими атипичными новообразованиями. Особенно если в семье есть история злокачественных заболеваний кожи.
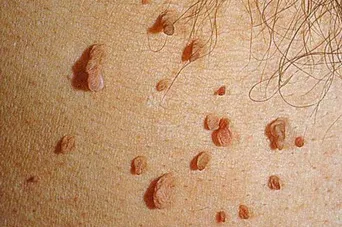
Иногда родинку также путают с бородавкой, которая очень похожа на нее. Бородавки (папилломы) могут иметь вирусное происхождение (ВПЧ). Виды этого типа бородавок не становятся злокачественными. Исключение составляют перианальная область, гениталии и молочные железы. Появление бородавок не связано с наличием паразитов или раковых клеток.
Эксперты различают неопасные меланомы и меланомы
Меланомоопасные невусы
Какие родинки опасны и вызывают меланому?
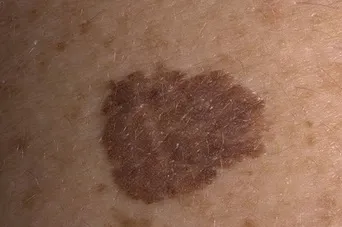
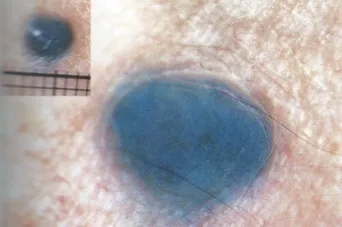

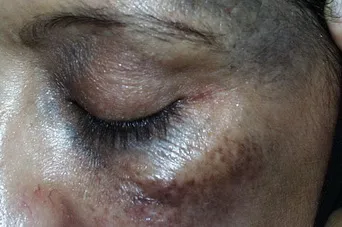
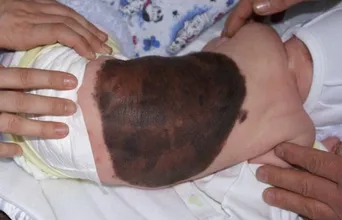
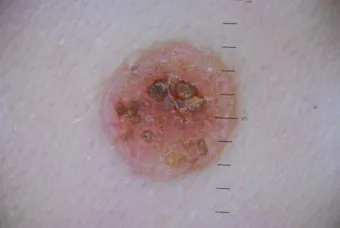
- Внутридермальный меланоцитарный невус (злокачественный в 10% случаев).
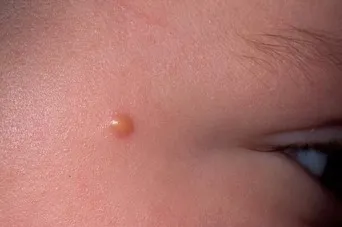
- Ограниченная предраковая пигментация (Хатчинсон, Дюбрей)
Легочные метастазы, вовлекающие плевру, позвоночник и ребра, вызывающие боль. При метастазировании в лимфатические узлы левой стороны средостения возникают охриплость и афония, а при поражении лимфатических узлов правой стороны может наблюдаться отек верхней части туловища из-за сужения верхней полой вены.
Опасность выпуклых родинок
Существует мнение, что выпуклые невусы более опасны, чем плоские. Однако это неверно: при прочих равных условиях оба невуса с одинаковой вероятностью могут оказаться злокачественными. Удаление искривлений проводится для минимизации риска для здоровья, когда есть вероятность травмирования невуса, а также по эстетическим причинам.
Одной из причин возникновения меланомы является попытка самостоятельного удаления родинки.
Потенциально опасными местами для расположения родинок являются участки тела, которые постоянно соприкасаются с бельем, одеждой и обувью. Поэтому такие родинки более восприимчивы к постоянному трению и травмам и могут перерасти в меланому. Родинки на ладонях, ступнях и волосистой части головы — участках кожи, которые подвергаются воздействию солнца, — также считаются опасными.
Эти невусы должны осматриваться врачом не реже одного раза в год и немедленно, если они меняют цвет, форму, размер, травмируются или кровоточат. Однако лучше и безопаснее всего удалить родинку, тем более что это можно сделать быстро и безболезненно.
Лечение выпуклых родинок
Лазерное удаление и хирургическое удаление — эффективные и менее травматичные варианты лечения родинок. Единственное условие — правильный выбор клиники.
Преимущества лазерного удаления:
- Возможность проведения бритвенной биопсии,
- Воздействие лазерного луча контролируется и направлено: на определенную глубину, не затрагивая прилегающие ткани,
- Процедура безболезненна (используется местная анестезия),
- Рану можно смочить водой,
- Регенерация ран — в течение 2 недель,
- После лечения шрам от родинки (рубец) минимален,
- можно удалить несколько родинок.
Очень важно, чтобы после удаления родинки вы соблюдали все рекомендации врача: избегали посещения бань, саун, бассейнов и соляриев.
В нашем медицинском центре применяется современный подход к диагностике и лечению родинок, соответствующий международным стандартам. Инновационное лазерное оборудование, квалифицированные, опытные врачи, современные лечебные кабинеты — мы создали лучшие условия для наших пациентов. Позаботьтесь о своем здоровье и внешности — приходите в медицинский центр HappyDerm!