Спермициды абсолютно безопасны для вашего гормонального баланса, практически не имеют побочных эффектов, защищают от большинства заболеваний и не требуют постоянного применения. Если вы решили использовать этот метод контрацепции, помните, что рекомендуется применять спермицидную смазку за 15-20 минут до полового акта.
Контрацепция для женщин
Никто не будет отрицать, что в идеале каждое зачатие должно быть запланировано и что ребенок должен быть желанным в семье. Сегодня в распоряжении женщин имеется широкий спектр методов контрацепции, позволяющих предотвратить нежелательную беременность и сохранить свое здоровье, чтобы иметь здоровых детей. Согласно медицинской статистике, около половины всех девушек теряют девственность до двадцати лет. Однако в большинстве случаев молодые и очень молодые девушки не состоят в браке, и существуют средства, методы и способы контрацепции для предотвращения незапланированного зачатия, которые дают больше шансов на безопасную сексуальную жизнь.
Важность современной контрацепции:
- использование современных методов предохранения от беременности снижает частоту абортов как основной причины гинекологической патологии, невынашивания беременности, материнской смертности;
- контрацептивные средства служат для регуляции наступления беременности в зависимости от здоровья супругов, соблюдения интервала между родами, числа детей и т.д.;
- некоторые из лучших противозачаточных средств обладают защитными свойствами в отношении злокачественных новообразований, воспалительных заболеваний половых органов, остеопороза в менопаузе и др.;
- контрацепция для женщин в ряде случаев хорошо решает и терапевтические задачи при избытке мужских гормонов, повышенном росте волос и пр.
Работа женского организма меняется с возрастом, поэтому гинекологи учитывают этот возраст при выборе метода контрацепции:
- девушка-подросток (от 11 до 18 лет);
- ранний репродуктивный (от 19 до 33 лет);
- поздний репродуктивный (от 34 до 45 лет);
- постклимактерический (спустя 2-3 года после прекращения менструаций).
Методы контрацепции
В современной гинекологии контрацепция подразделяется на:
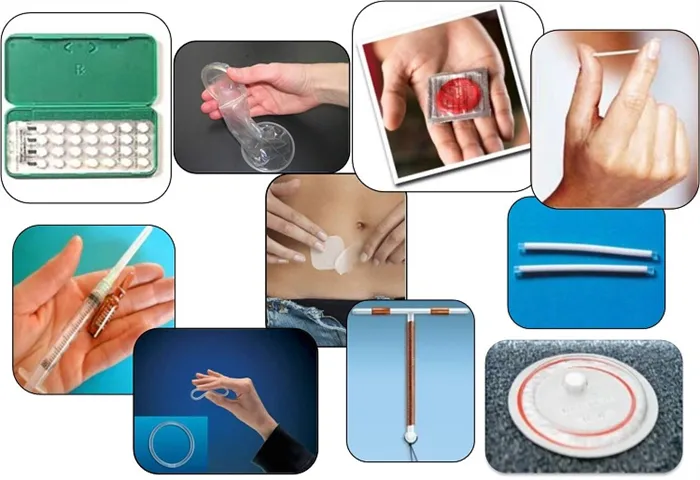
— внутриматочные (ВМС); — гормональные (таблетки, инъекции, ВМС, имплантаты); — барьерные (механические: презервативы, колпачки, диафрагмы, чашки и химические); — естественные (метод дневника, прерывистый акт и половое воздержание); — хирургические (женская и мужская стерилизация); — посткоитальные (после акта).
1. внутриматочная контрацепция (ВМК). Это контрацепция путем инъекции в полость матки. Его контрацептивное действие заключается в снижении активности или гибели сперматозоидов в полости матки. При использовании внутриматочных гломерул, содержащих левоноргестрел (Мирена), сгущение цервикальной слизи под действием прогестагена образует барьер для проникновения сперматозоидов в матку. ВМС можно вставлять в любой день менструального цикла, если вы уверены в отсутствии беременности, но лучше это делать на 4-8 день после начала менструации. ВМС значительно снижает вероятность беременности, включая внематочную беременность, но частота случаев беременности выше, когда ВМС находится в матке, чем в общей популяции женщин. По наблюдениям большинства врачей, после удаления внутриматочной спирали фертильность восстанавливается сразу же.

При использовании внутриматочных контрацептивов не наблюдалось повышения риска развития рака шейки матки, тела матки и яичников. Напротив, левоноргестрел, содержащийся в Мирене, оказывает терапевтическое действие на гиперпластические процессы эндометрия после гистологической диагностики, фибромиомы матки, нарушения менструального цикла, уменьшение менструального кровотечения и устранение боли.
2. гормональная контрацепция. Гормональная контрацепция стала одним из самых эффективных и распространенных методов контроля рождаемости. Все гормональные контрацептивы (ГКП) состоят из эстрогенов и прогестагенов или только прогестагенов. Защитный эффект достигается за счет торможения процессов в головном мозге в ответ на введение стероидов (принцип обратной связи) и за счет прямого ингибирующего воздействия на яичники. В результате рост, развитие фолликулов и овуляция не происходят. Кроме того, прогестины повышают вязкость цервикальной слизи, делая ее непроницаемой для сперматозоидов. Наконец, прогестагенный компонент замедляет перистальтику фаллопиевых труб и прохождение по ним яйцеклетки, а также вызывает регрессивные изменения в слизистой оболочке матки, вплоть до атрофии, что делает невозможной имплантацию эмбриона в случае оплодотворения. Такой механизм действия обеспечивает высокую надежность ОК.
При правильном использовании это лучший метод контрацепции для женщин с доказанной эффективностью почти в 100 %. Согласно критериям ВОЗ, гормональные контрацептивы в настоящее время рекомендуются гинекологами женщинам всех возрастов, которые хотят ограничить свою репродуктивную способность и у которых не выявлено противопоказаний.
► Вагинальное кольцо NovaRing относится к комбинированным контрацептивам с парентеральным всасыванием гормонов в организм. NovaRing» — это гибкое пластиковое кольцо, которое вводится глубоко во влагалище между 1-м и 5-м днем менструального цикла на три недели, а затем удаляется. После 7-дневного перерыва, во время которого происходит кровотечение, вставляется новое кольцо. Внутри кольца NovaRing ежедневно в кровь выделяется постоянная низкая доза гормона, обеспечивая женщине надежную контрацепцию.
Нельзя самостоятельно подбирать контрацептив, оценивая возраст организма и изменения в здоровье, без соответствующего обследования и консультации квалифицированного специалиста. Пользу и вред каждого контрацептива для женского здоровья можно оценить только после правильной диагностики. Подбор контрацептивов входит в обязанности гинекологов. Основная цель — предотвратить нежелательную беременность и при необходимости принять дополнительные терапевтические меры. Возраст женщины является важным аспектом для успешного и эффективного назначения препарата.

Выбор метода контрацепции (за исключением презервативов и спермицидов) осуществляется врачом на основании результатов обследования. В зависимости от того, желателен ли тот или иной метод контрацепции, женщина должна пройти обследования и сдать анализы:
- Предварительная консультация специалиста;
- Гинекологический осмотр;
- Расширенная кольпоскопия шейки матки;
- Анализ онкоцитологии;
- Гормональный профиль;
- Свертываемость крови;
- Биохимические показатели;
- УЗИ органов малого таза и молочных желез;
- Осмотр врача маммолога.
Противозачаточные гинекологи в Москве принимают здесь:
г. Кутузовский проспект, 35, Центр, Москва. Тел: +7 495 749-49-97, Факс: +7 495 749-49-97 Клиника расположена в нескольких минутах ходьбы от метро и МЦК «Кутузовская».
Станция метро:

- ЧТО БЕСПОКОИТ
- Идут выделения
- Зуд и жжение
- Боли внизу живота
- Интимные боли
- Задержка месячных
- Боль при мочеиспускании
- Запах из влагалища
- Боли при месячных
- Как не забеременеть
- ПОСЕТИТЬ ВРАЧА
- Пройти гинеколога
- Проверить инфекции
- Профосмотр гинеколога
- Получить справку
- Выбрать контрацепцию
- Гинеколог в праздники
- ОБСЛЕДОВАНИЕ
- ОБСЛЕДОВАНИЕ У ГИНЕКОЛОГА:
- Осмотр
- Кольпоскопия
- Анализы
- Биопсия шейки матки
- Пайпель эндометрия
- УЗИ малого таза
- УЗИ на беременность
- УЗИ на пол ребенка
- УЗИ проходимости труб
- Определение беременности
- ОБСЛЕДОВАНИЕ У ГИНЕКОЛОГА:
- СДАЧА АНАЛИЗОВ
- СДАТЬ АНАЛИЗЫ:
- Мазок на флору
- ПЦР мазок
- Бакпосев
- Флороценоз
- Онкоцитология
- ВПЧ ПАП тест
- Анализ на ВПЧ
- Гарднерелла
- Общий и клинический
- Биохимия крови
- Анализы на витамины
- Кровь на ПЦР
- Кровь на ХГЧ
- Анализы на ВИЧ
- Кровь на гепатит
- Витамин Д
- Анализы на гормоны
- Генетический анализ
- Онкомаркеры
- Кишечные инфекции
- Квантифероновый тест
- Гемостаз
- Иммунный статус
- Интерфероновый статус
- Анализы на аллергию
- Панель аллергенов
- Аллергия на анестезию
- Анонимные анализы ✔
- Экспресс анализы ✔
- Анализы на ИППП ✔
Что влияет на выбор метода контрацепции
Чтобы выбрать подходящее противозачаточное средство, врач сначала оценит состояние здоровья женщины. На выбор подходящего контрацептива влияют следующие факторы:
- возраст;
- гинекологические заболевания;
- планирование беременности в будущем;
- удобство применения метода в конкретном случае;
- сопутствующие гормональные патологии;
- активность половой жизни.
Рекомендуется обратиться к врачу, пройти обследование и сделать основные анализы для оценки микрофлоры влагалища. Если в анамнезе есть эндометриоз, эрозии и другие патологии, врач диагностирует их дополнительно. Только при наличии новых результатов анализов врач подберет препарат.
Виды и методы контрацепции
Преимущества и недостатки методов предохранения от нежелательной беременности всегда субъективны. То, что работает для одной женщины, не работает для другой и может быть даже опасным. Поэтому оставьте выбор метода своему врачу, который сделает его на основании ваших личных показателей.
Презерватив
Барьерный метод, который предотвращает не только нежелательную беременность, но и заражение ИППП, и настоятельно рекомендуется для нового партнера. Он может вызывать зуд и раздражение, но это, скорее всего, связано с аллергией на состав презерватива. Рецепт врача для этого не требуется.

Вагинальные и цервикальные колпачки
Его эффективность достигает 95%. Их особенность в том, что они многоразовые. Однако при длительном применении существует риск развития воспаления во влагалище и шейке матки. У рожавших женщин эффективность снижается до 85%.
Колпачки не предотвращают генитальные инфекции. Если ваш вес изменился или у вас родился ребенок, вам потребуется новый размер шапочки. Эффективность повышается, если его использовать в сочетании со спермицидами. Гинеколог должен выбрать правильный размер.
Химические контрацептивы
Чаще всего его рекомендуют при нерегулярном половом акте. Они действуют как антисептики — убивают инфекции и некоторые вирусы, но при длительном использовании могут нарушить микрофлору влагалища.
Выпускается в форме суппозиториев, крема и тампонов. Гигиена до или после контакта с химическими контрацептивами возможна только чистой водой и без мыла, иначе состав средства будет разрушен. Рекомендуется сочетать их с презервативом.
Гормональные препараты
Их преимущество в том, что они могут регулировать тяжелый ПМС, нарушения менструального цикла:
- болевой синдром;
- нерегулярные выделения;
- обильные болезненные кровотечения.
Однако этот метод не защищает от заболеваний, передающихся половым путем, и требует тщательного рассмотрения перед его назначением. Рекомендуется использовать его только с постоянным сексуальным партнером. Противопоказания включают курение, которое повышает риск тромбоза.
Экстренная контрацепция
Эффективность до 97% может серьезно нарушить гормональный баланс. Но все средства экстренной контрацепции все же мягче, чем медикаментозный аборт.
Он не подходит для постоянного использования и эффективен только в первые 72 часа после секса. Чем раньше, тем лучше. Чаще всего его рекомендуют в экстренных случаях: Отказ от презервативов, пропуск приема оральных контрацептивов.

Внутриматочные спирали
Назначается при наличии постоянного и здорового партнера. Он не рекомендуется при ИППП и воспалительных заболеваниях и не показан при раке.
Рекомендуется после родов для предотвращения беременности в период восстановления, как временный метод контрацепции. Они могут несколько увеличить количество выделений. Гормональные ВМС, напротив, регулируют количество выделений и снижают риск образования полипов.
Что лучше
В критических случаях, когда репродуктивная программа уже завершена, врач может также назначить стерилизацию. Особенно если это помогает лечить имеющиеся у женщины отклонения. Любой метод контрацепции следует выбирать только после консультации с врачом, чтобы не усугубить состояние.
Клиника доктора Акнера предлагает высококачественный ассортимент контрацептивов и осмотр опытного гинеколога с последующим лечением. Будьте осторожны с контрацепцией и всегда планируйте беременность!
Меню раздела
- Наши врачи
- Запись на прием
- Онлайн консультация
- Пациентам
- Отзывы
- Задать вопрос урологу
- Акции и спецпредложения
- Новости клиники
- Вакансии
- Статьи и публикации
- Лицензии
Презервативы
Презерватив является самым популярным методом контрацепции в мире с XIX века.
Первые упоминания об использовании презервативов относятся к древним грекам и римлянам. Однако презервативы, похожие на современные, появились гораздо позже — в 16 веке.
Итальянский анатом и врач Габриэле Фаллоппио, написавший в 1564 году трактат De Morbo Gallico («Французская болезнь», т.е. сифилис), предложил для защиты от сифилиса обернуть вокруг пениса льняную ткань, смоченную в химическом растворе.
В Англии XVII века уже использовались презервативы, изготовленные из овечьих кишок или мочевых пузырей, как домашнего производства, так и импортированные торговцами из других стран. В Японии в это время использовались изделия из тонкой кожи.
Происхождение слова «презерватив» неясно. Самая распространенная легенда — о неком докторе Чарльзе Кондоме при дворе Карла II, которому было поручено изобрести такую специальную защиту от сифилиса для английских солдат. Многие люди собирали информацию о докторе Кондоме, писали статьи и даже монографии (например, «В поисках доктора Кондома» Уильяма Крейка), но в итоге эта версия была признана несостоятельной. Однако в отчете английской комиссии по рождаемости за 1666 год слово «кондон» упоминается впервые. А в современной форме (презерватив) это слово впервые появляется в трудах врача Дэниела Тернера в 1717 году 6, 7.
Настоящая революция произошла в 1844 году, когда американец Чарльз Гудиер изобрел и запатентовал первый резиновый презерватив. Вскоре презервативы стали массовым продуктом. В 1916 году польский еврей Юлиус Фромм запатентовал процесс изготовления бесшовного латексного презерватива, который был прочнее и тоньше. Вскоре они завоевали весь мир.
Материал современных презервативов — латекс, но также используются полиизопрен и полиуретан 8.
Конкурент презервативу
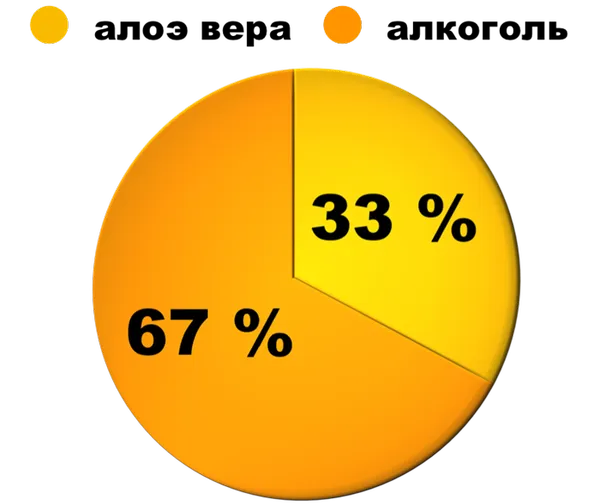
Каждый день появляются многочисленные планы по разработке противозачаточных средств для мужчин, но до выхода на рынок им еще далеко. На это есть несколько причин: Либо требуется очень много времени для восстановления фертильности, либо препарат оказывается совершенно несовместимым с алкоголем. Хотя многие программы были прекращены в 1990-х годах, через несколько лет на рынке может появиться серьезный конкурент презервативам и вазэктомии: Васалгель.
Вазалгель является негормональным препаратом, и это одно из его главных преимуществ не только по сравнению с существующими методами контрацепции, но и с методами, находящимися в стадии разработки. При гормональном лечении, например, надежная контрацепция достигается через 4 месяца. В то же время не все пациенты одинаково реагируют на лечение: У 20% пациентов фертильность не восстанавливается после прекращения приема тестостерона. Гормональные контрацептивы также вызывают акне, изменения веса, перепады настроения и, возможно, снижение либидо. Поэтому гормональные контрацептивы для мужчин не пользуются спросом.
Механизм гормональной контрацепции
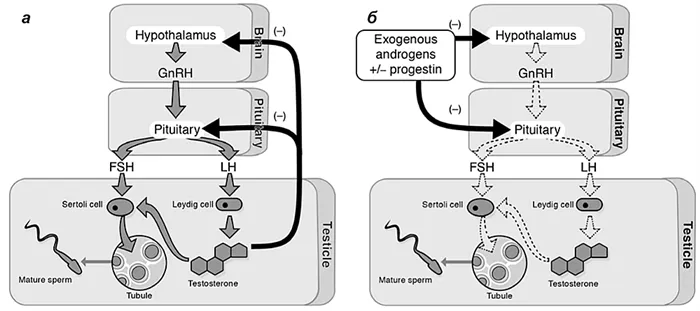
Наиболее очевидным способом подавления сперматогенеза является воздействие на гипоталамо-гипофизарно-тестикулярную ось, которая регулирует функцию половых желез. Экзогенные половые стероиды могут нарушать сперматогенез, вмешиваясь в гипоталамо-гипофизарно-тестикулярную ось и воздействуя на яички либо напрямую, либо через свои метаболиты. У мужчин экзогенное введение прогестерона снижает выработку ГнРГ (гонадотропин-рилизинг гормона), ЛГ (лютеинизирующего гормона) и ФСГ (фолликулостимулирующего гормона). Экзогенный тестостерон, с другой стороны, еще больше подавляет гонадотропины и производит циркулирующие в крови андрогены для поддержания вторичных половых признаков (Рисунок 1).
Поскольку сперматогену требуется около 72 дней для созревания, гормональному контрацептиву требуется 2-3 месяца для полного действия. Как и в случае механической контрацепции, желаемым результатом является обратимая азооспермия, т.е. отсутствие сперматозоидов в эякуляте. Достижение тяжелой формы олигозооспермии также допустимо, поскольку концентрация сперматозоидов в этом случае составляет ≤1 млн. на 1 мл эякулята по сравнению с 14 млн. на 1 мл эякулята у фертильного мужчины. Риск беременности при такой концентрации сперматозоидов составляет около 1% в год, что эквивалентно эффективности современных гормональных контрацептивов для женщин 9.
Интравазальные устройства, или различные «заглушки» для семенных канатиков, являются альтернативой вазэктомии, позволяющей добиться обратимого бесплодия. Два типа «затычек» из различных материалов уже были испытаны. Некоторые эксперименты, проведенные в Китае, были очень успешными: из 12 тысяч участников 98% достигли азооспермии, хотя для достижения этого результата потребовалось 18-24 месяца. Первичная операция обычно имеет мало осложнений, а удаление «пробки» проводится под местной анестезией в амбулаторных условиях. Фертильность восстанавливается примерно у 85% мужчин, но это очень медленный процесс, который может занять до 4 лет. Остается вопрос о токсичности ароматических аминов, содержащихся в материале 2 «пробки».
Другим перспективным методом контрацепции является обратимое управляемое ингибирование сперматозоидов (RISUG). Разработка началась в Индии в 1980-х годах, и в настоящее время технология прошла I и II фазы клинических испытаний. Было показано, что однократное применение RISUG может обеспечить эффективную контрацепцию на срок до 10 лет. Под ультразвуковым наведением сперматический канатик запечатывается с обеих сторон стерильным сополимером стирола и малеинового ангидрида. Обратимость этой процедуры уже была продемонстрирована на животных моделях 10. До сих пор не было отмечено никаких серьезных побочных эффектов, и в отличие от вазэктомии (перевязки или удаления части семенных пузырьков, что приводит к полной стерилизации), RISUG не вызывает образования гранулемы или аутоиммунной реакции. Однако существуют опасения по поводу потенциальной токсичности и тератогенности материала, используемого в технике 2.
Оральная двухкомпонентная гормональная контрацепция
Двухкомпонентная оральная гормональная контрацепция является одним из самых эффективных и поэтому наиболее широко используемых методов контрацепции в мире. Почему две части? Потому что в отличие от лекарств с одним действующим веществом (см. ниже), эти таблетки содержат два ингредиента: эстрогены (этинилэстрадиол, валерианестрадиол или эстрадиол) и прогестины.
Прогестины — это натуральные или синтетические вещества, действие которых сходно с действием прогестерона. В зависимости от типа прогестагена, содержащегося в таблетке, они различаются по силе действия, возможным дополнительным симптомам и непротективным эффектам. Однако обсуждение этих различий выходит за рамки данной статьи.
Механизм действия двухкомпонентных контрацептивов сложен:
- действуют на гипоталамус и гипофиз, вызывая угнетение гонадотропинов гипофиза (фолликулостимулирующего гормона ФСГ и ЛГ), которые отвечают за рост и созревание фолликулов яичника и возникновение овуляции;
- останавливают созревание яйцеклеток в яичниках;
- блокируют разрыв зрелого фолликула и выпуск яйцеклетки (овуляция);
- предотвращают оплодотворение путем сгущения цервикальной слизи и замедления перистальтических движений маточных труб;
- вызывают изменения в эндометрии (слизистой оболочке матки), препятствующие имплантации яйцеклеток.
Основной контрацептивный эффект достигается за счет прогестагена. Эстрогены выполняют поддерживающую функцию и обеспечивают надлежащее регулирование скорости кровотечения и лучшую гидратацию влагалища, а также предотвращают симптомы, связанные с дефицитом эстрогенов из-за подавления выработки гормонов яичниками.
После начала приема противозачаточных таблеток могут возникнуть временные побочные эффекты, такие как:
- повышенное напряжение и болезненность в груди;
- отек ног и чувство тяжести в нижней части живота;
- тошнота;
- боль в области живота;
- головная боль и головокружение.
Эти проблемы обычно исчезают в течение двух-трех циклов. Гормональная контрацепция с помощью двух таблеток имеет и другие преимущества для здоровья, помимо возможности планирования семьи:
- снятие предменструального синдрома и дисменорея;
- угнетение секреции кожного сала кожными железами (себоцитами) и, как следствие, лечение угревой сыпи и гирсутизма;
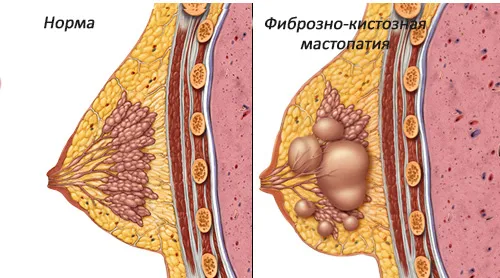
- снижение вероятности возникновения доброкачественных заболеваний молочной железы, гиперплазии эндометрия, рака эндометрия, яичников и колоректального рака, а также остеопороза;
- уменьшение степени тяжести у женщин в постменопаузе.
Контрацептивные трансдермальные пластыри — противозачаточные пластыри
Противозачаточные пластыри содержат те же активные ингредиенты, что и пероральные препараты, но всасываются в кровь через кожу, минуя желудочно-кишечный тракт. Их действие аналогично действию пероральных двухкомпонентных таблеток.
Преимущество этого метода заключается в том, что пластырь наклеивается на кожу ягодиц, живота, руки или верхней части тела один раз в неделю. На эффективность этой формы контрацепции не влияют регулярные ежедневные физические нагрузки (сауна, бассейн, другие виды спорта). Однако эффективность противозачаточного пластыря ниже у женщин с избыточным весом или ожирением (ИМТ более 30 кг/м2).

Побочные эффекты сравнимы с таковыми у ОК. Возможны повышенная стянутость груди и аллергические реакции в месте наложения пластыря. С другой стороны, желудочно-кишечные жалобы встречаются реже: тошнота, отрыжка или ощущение полноты.
Влагалищная контрацептивная система — контрацептивное вагинальное кольцо
Вагинальное кольцо — это форма гормональной контрацепции, при которой этинилэстрадиол и прогестин всасываются из влагалища в кровь при контакте кольца со слизистой оболочкой влагалища, минуя пищеварительный тракт.
Чашка помещается во влагалище на 3 недели, поэтому нет необходимости ежедневно глотать таблетки или менять пластырь раз в неделю. Во время недельного перерыва происходит кровотечение.

Метод хорошо переносится пациентками и пользуется большой популярностью благодаря простоте применения, небольшому количеству побочных эффектов и хорошему менструальному контролю. Трансвагинальная контрацепция не оказывает негативного влияния на параметры интимной жизни, напротив, она повышает качество интимных ощущений.
ВМС: вставила и забыла
Одним из самых популярных методов контрацепции является внутриматочная спираль. Они удобны, не требуют отвлечения перед половым актом и не притупляют ощущения во время полового акта.
Внутриматочные спирали можно использовать до 10 лет. Некоторые модели имеют резервуар гормонов, которые борются с болезнями в области половых органов и уплотняют слизь для защиты от спермы и инфекций. Контрацептив «два в одном» очень надежен.
Эффективность внутриматочной спирали составляет до 90 %. Откуда же берутся 10 % неудачников? Это женщины, которые верят во «всемогущую, бесконечную силу катушки». После установки спирали они не идут к гинекологу. Катушка движется — женщина беременеет. Некоторые пациентки с ВМС даже не могут вспомнить, когда у них была последняя менструация! Такое отношение к своему здоровью недопустимо.
Здоровье женщины до и после постановки спирали
Медицина еще не разработала универсальную внутриматочную спираль, которая подходила бы каждой женщине. Поэтому сложный выбор подходящего противозачаточного средства является обязанностью гинеколога, который должен учитывать все индивидуальные особенности организма женщины.
Установка гинекологической внутриматочной спирали — это незначительная процедура, не требующая дополнительной анестезии. При этой процедуре врач фиксирует ВМС в полости матки с помощью пластиковых лент.
Подготовка к введению ВМС
Перед имплантацией гинекологической внутриматочной спирали гинеколог должен провести тщательное обследование. Диагностическая процедура включает в себя:
- гинекологический осмотр с взятием мазков на степень чистоты влагалища и онкоцитологию;
- осмотр молочных желез;
- общий анализ крови.
На момент проведения процедуры женщина не должна страдать воспалительными или другими заболеваниями женской половой системы, которые могут вызвать осложнения. Сначала проводится лечение любых патологических состояний, а затем гинеколог принимает решение о необходимости установки внутриматочной спирали после скринингового обследования.
Если вам все же разрешено использовать этот метод контрацепции, то за день до введения таблетки следует воздержаться от использования средств личной гигиены и полового акта.
- СДАТЬ АНАЛИЗЫ: