Хронический панкреатит требует тщательного соблюдения диеты. Правильное питание без нарушений позволяет избежать рецидивов. Любое обострение приводит к отказу железы.
Питание при панкреатите: список продуктов +меню
Панкреатит — это заболевание поджелудочной железы, связанное с развитием воспалительного процесса в этом органе. Это нарушение поступления пищеварительных ферментов из поджелудочной железы в двенадцатиперстную кишку. Пищеварительные ферменты остаются в самой железе и разрушают ее. Основной причиной этого заболевания является неправильное и несбалансированное питание. Поэтому лечение панкреатита основано на правильном питании.
Правильная диета — залог быстрого выздоровления. В этой диете необходимо соблюдать определенные правила, чтобы избежать возможных осложнений.
Общие правила для диеты:
- Необходимо избегать переедания
- Питание должно быть дробным, не менее 5-6 раз в сутки
- Еда должна быть теплой. Необходимо полностью исключить горячие и холодные блюда.
- Исключить из рациона сырые овощи и фрукты и продукты богатые клетчаткой.
- Готовить пищу нужно только рекомендуемыми способами.
Питание при панкреатите в период обострения:
Во время обострения панкреатита необходимо воздерживаться от приема любой пищи в течение нескольких дней. Во время голодания необходимо пить очищенную воду без углекислоты. Суточное количество воды не должно превышать 1,5-1,7 литра. После того как боль и симптомы утихнут, в рацион можно включить небольшое количество низкокалорийной пищи (жидкие каши, овощные супы, рыбу или курицу на пару).
Несоблюдение диеты при остром панкреатите может быстро привести к хроническому заболеванию.
Осторожно. Лечение в санатории противопоказано во время острой фазы: Лучше обратиться в больницу.
Однако в случае хронической формы необходимо регулярно проводить профилактическое лечение.
Крупы (гречка, овсянка, рис, манка).
Крупы следует варить в воде, затем добавлять молоко и немного масла.
Овощи можно употреблять в качестве закуски (овощной суп, овощное пюре) или в виде вареных кусочков. К разрешенным фруктам относятся картофель, морковь, зеленый горошек, тыква, сквош, репа и цветная капуста.
Не следует употреблять сырые фрукты. Можно употреблять фруктовые джемы, сладости, печеные яблоки, компоты и филе.
Можно употреблять постное мясо: Говядина, телятина, кролик и курица. Мясо можно готовить на пару или в виде запеканок или фарша.
Разрешается употреблять белую речную рыбу, приготовленную на пару.
Разрешается омлет на пару с 1 куриным или 3 перепелиными яйцами.
Молочные продукты должны иметь минимальное содержание жира.
Можно употреблять небольшое количество пшеничного хлеба 2-3 дневной давности.
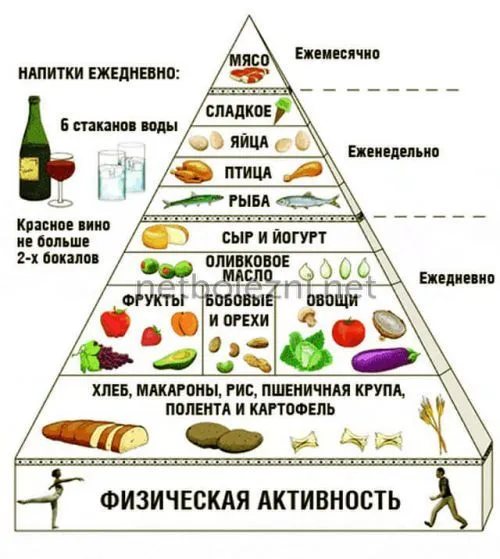
Диета при панкреатите

Панкреатит — это серьезное заболевание поджелудочной железы, которое во многих случаях может привести к летальному исходу. Панкреатит может возникнуть по разным причинам, основной причиной является неправильное питание (употребление алкоголя, жирной и острой пищи). Он характеризуется многочисленными симптомами, главным из которых является воспаление поджелудочной железы, при котором панкреатические ферменты начинают разрушать саму железу. Когда токсины и ферменты попадают в кровь, они могут серьезно повредить другие органы и привести к полиорганной недостаточности и смерти.
Сильная боль с левой или правой стороны железы, тошнота и рвота возникают при остром панкреатите. Лечение острого приступа панкреатита лучше всего проводить в больнице. В противном случае панкреатит может привести к панкреонекрозу — опасному для жизни состоянию, которое в большинстве случаев требует хирургического вмешательства.
Часто панкреатит переходит в хроническую форму, связанную с риском регулярных обострений. Чтобы избежать этого, пациент должен соблюдать строгие диетические рекомендации. Для этого была разработана специальная диета Певзнера №5п.
- салаты;
- пюре, омлет;
- вареные овощи;
- легкие овощные супы;
- нежирные мясные блюда;
- нежирная рыба;
- нежирное молоко, кефир (молоко оптимально использовать не в чистом виде, а в кашах или супах);
- творог;
- каши;
- несладкие компоты;
- хлеб в умеренных количествах.
Помните, что панкреатит часто может стать толчком к возникновению и развитию других серьезных заболеваний, особенно диабета. В этом случае диета №5н дополняет диету №9.
- крепкие жирные супы;
- сало, жирные сорта мяса, рыбы;
- консервы;
- копченые блюда;
- жирные сорта рыбы;
- продукты «быстрого питания» (фастфуды);
- острые соусы;
- лук или чеснок;
- какао, кофе, сладкие газированные напитки;
- выпечку или сдобу.
Соблюдать диету в течение как минимум шести месяцев после выписки из больницы; точный срок определяется врачом. Правильное применение диеты при панкреатите является залогом длительной ремиссии и отсутствия рецидивов заболевания.
Диета при заболеваниях поджелудочной железы
Лечебная диета для пациентов с панкреатитом отличается низким содержанием калорий, жиров и углеводов и богата белком. В диетотерапии существует так называемая диета №5п — она была разработана легендарным российским гастроэнтерологом Певзнером специально для лечения панкреатита.
Во время обострения заболевания все рецепты должны строго соблюдаться, а в период ремиссии допускаются незначительные отклонения от рекомендаций диетолога.
При остром панкреатите рекомендуется более строгий режим питания, чем в период ремиссии заболевания.
По словам Певзнера, дневная норма для диеты 5п составляет 1800 килокалорий. Количество углеводов снижается до 200 г в день, а жиров — до 80 г. Диетическая рекомендация — потреблять около 120-160 г белка в день. Терапевтический стол 5п основан на снижении потребления питательных веществ животного и растительного происхождения, стимулирующих повышенную секрецию пищеварительной системы, а также высоковолокнистой, грубоволокнистой и высокожирной пищи.
Диета 5п по Певзнеру при обострении панкреатита
Эта диета назначается на 3-4 день после начала обострения, сразу после лечебного голодания. Он имеет низкую калорийность — не более 1500 ккал, и большинство питательных веществ должно поступать в организм с белковой пищей. Допустимое количество белка также снижено — до 80 граммов в день, из которых 65% составляет растительный белок, согласно стандартам.
При остром панкреатите можно выпивать до 1,5 литров жидкости в день.
При остром панкреатите обязательна диета с сокращением механических и химических ингредиентов. Можно употреблять только измельченные, приготовленные на пару или отваренные в воде продукты. Состав потребляемой пищи должен быть жидким. Рекомендуется питаться часто и небольшими порциями. Если пациент не в состоянии остановить рвоту, следует ввести питание внутривенно.

Примерное меню для пациента с панкреатитом в соответствии с лечебным столом 5п выглядит следующим образом:
- 1-й завтрак : перетертая каша с жидкостью и без масла, разбавленный чай без сахара или молочный кисель;
- 2-й завтрак : стакан лечебной воды или желе с проваренными фруктами;
- обед : вязкий суп с овсянкой, перетертое мясо и овощное пюре, узвар;
- полдник : омлет на пару из яичных белков, стакан жидкости;
- ужин : печеный творог или яблоко, перетертая каша;
- за 2-3 часа для сна : сухарик, сухое печенье, вода.

Примерное меню при панкреатите обычно включает 3 основных приема пищи (завтрак, обед, ужин), 2 перекуса и кисломолочный напиток непосредственно перед сном.
На завтрак предпочитают густые каши на воде, а для приготовления пищи в фазе устойчивого улучшения используют разбавленное молоко. Сначала из них делают пюре или подают в виде суфле, а затем их достаточно хорошо проварить. Завтрак дополняется бутербродом из суточного сухого хлеба с небольшим количеством сливочного масла (не более 10 грамм в день). Вы можете съесть кусочек нежирного сыра или нежирной ветчины.
Второй завтрак (перекус) может состоять из творожной или мясной запеканки, печеного яблока с творогом или медом, сладкого творога, парового или запеченного омлета. Подается с компотом или чаем из шиповника.
Трапеза состоит из различных супов, второго блюда и напитка. Супы готовят на втором бульоне и иногда дополняют сметаной. Второе блюдо должно состоять из белкового блюда, которое можно дополнить овощным или крупяным гарниром.
Для послеобеденного перекуса предлагается такой же выбор, как и для первого приема пищи. Он также может состоять из сметаны и печенья или иногда банана.
Ужин должен быть достаточно легким, чтобы быть легкоусвояемым, но содержать достаточное количество белков и углеводов. Это могут быть запеканки, котлеты из мяса и сыра, рулеты в омлете, мясо/рыба на пару, с гарниром.
Кефир или другие разрешенные кисломолочные продукты с низким содержанием жира на ночь.
Соблюдение диеты при панкреатите может быстро улучшить ваше состояние и стабилизировать его на длительное время. Это связано с тем, что лечебная диета по таблице 5п является сбалансированной, обеспечивает организм всеми необходимыми питательными веществами, максимально защищает поджелудочную железу и способствует нормализации ее функции.
Без погрешностей в диете панкреатит долгое время остается компенсированным и не сопровождается неприятными симптомами, а дополнительный прием ферментных препаратов помогает избежать недостаточного переваривания пищи.
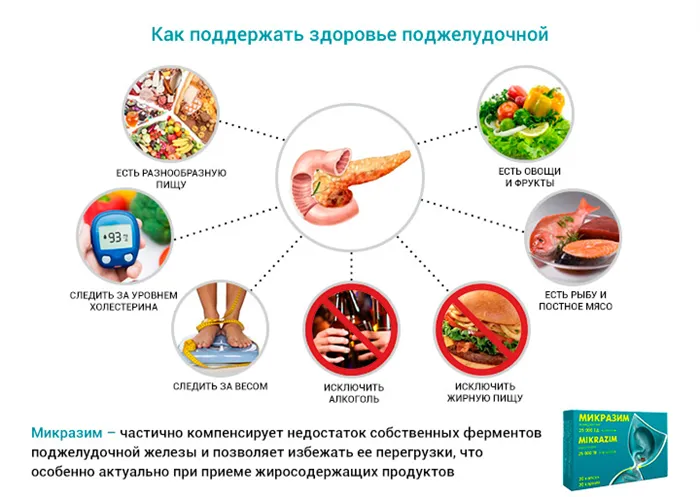
Важно: Прочтите инструкцию перед использованием или обратитесь к своему врачу.

Могут ли люди с хроническими заболеваниями принимать Микразим®?

Можно ли принимать Микразим® во время острого панкреатита?
Для чего нужна диета при панкреатите
В лечении панкреатита диета играет не менее важную роль, чем медикаменты. Основная цель назначенной диеты — восстановить функцию поджелудочной железы и нормализовать выработку пищеварительных ферментов.
Неперевариваемые продукты увеличивают нагрузку на орган воспаления. После обильного приема жирной, жареной пищи поджелудочная железа начинает вырабатывать больше ферментов для ее переваривания. Если выделительные протоки железы сужены, вырабатываемый панкреатический сок в крайних случаях скапливается в железе, что усугубляет болезнь — пораженная поджелудочная железа начинает самоперевариваться.
К сигналам, указывающим на повышенную функцию железы, относятся:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, нелегко постоянно следовать строгой диете, особенно в домашних условиях. Люди, сидящие на строгих диетах, должны готовить сами и не поддаваться искушению съесть что-нибудь жареное или острое.
Важно понимать, что простое изменение рациона может спровоцировать острый приступ панкреатита со всеми вытекающими отсюда последствиями: сильной болью, тошнотой, рвотой и диареей. Одна травма может свести на нет все усилия по достижению длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет множество ограничений, как в отношении разрешенных продуктов, так и в отношении способа их приготовления. Специально для людей с проблемами поджелудочной железы один из основателей отечественной диетологии и гастроэнтерологии, профессор И.И. Певзнер, разработал диетический стол № 5.
Однако прежде чем ознакомиться с конкретными положениями этой диеты, следует рассмотреть общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Это важно: при панкреатите можно есть медленные углеводы, но необходимо контролировать баланс питательных веществ в рационе. Не обманывайтесь мыслью, что сахар можно заменить медом; его потребление также необходимо контролировать. Калькулятор необходим для первого раза. Рассчитайте ежедневное потребление калорий и баланс белков, жиров и углеводов, исходя из индекса массы тела. Эту информацию легко найти на сайтах, посвященных питанию и здоровью. Существует несколько приложений для мобильных телефонов для подсчета калорий и питательных веществ.
Все эти принципы включены в Диету № 5, которая доступна в базовой и продвинутой версии.
Базовая версия показана при рецидивах хронического панкреатита и в острой фазе заболевания. В острой фазе диета является более строгой и имеет множество ограничений. Его действие направлено на разгрузку поджелудочной железы и облегчение симптомов острого воспаления. В течение первых трех дней острой фазы пациенту рекомендуется голодание, чтобы щадить поджелудочную железу. После этого в течение 3-7 дней разрешаются небольшие приемы пищи с углеводсодержащими продуктами через короткие промежутки времени. В эти дни следует снизить калорийность пищи и употреблять ее только в пюреобразном или полужидком виде.
Распространено мнение, что насыщенный бульон, особенно куриный, может помочь при проблемах с пищеварением. При панкреатите, заболеваниях желчного пузыря и других заболеваниях желудочно-кишечного тракта жирные бульоны строго противопоказаны! Чрезмерное количество животных жиров увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
Диета должна включать каши на воде и овощные супы с различными крупами, кроме пшена и кукурузы, а также отварные или приготовленные на пару, отжатые овощи. Разрешается безалкогольный чай, кисели и компот из сухофруктов. Хлеб может быть только белым и слегка подсушенным, разрешены гренки и печенье типа галет.
На третий день углеводной диеты постепенно вводятся белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.











